糖尿病内科の診療内容
・健診などで血糖や尿糖などに異常があり、糖尿病が気になる方
・一度、糖尿病の治療をしていたが、しばらく通院していない方
・のどの渇きや尿の回数や尿の量が多いなどあり、糖尿病が心配の方
・糖尿病で通院中の方
・一度、糖尿病の治療をしていたが、しばらく通院していない方
・のどの渇きや尿の回数や尿の量が多いなどあり、糖尿病が心配の方
・糖尿病で通院中の方
一度、外来受診をしてみませんか。
糖尿病専門医、管理栄養士がそれぞれ専門的な知識により、きめ細かい診療、生活習慣指導を行ないます。
また、当院はフットケア研修資格をもった専任看護士が、足のお手入れの方法や爪の切り方の指導など、フットケアを行なっています。
外来通院のコツは、「マラソンのように息長く続けること」です。「一度外来にくる機会を逃してしまうと行きにくくなる。」という方も多いですが、気にする必要はありません。努力しているのに血糖コントロールが悪くても、くじけず今日からまた頑張れば良いのです。私達はみなさんの血糖コントロールができるようにお手伝いをしたいと思っています。何か小さな事でも気になることがあれば、いつでもお声掛けください。
そのほか、一般内科、内分泌疾患も診療を行っています。
また、禁煙外来も行っていますので、ご相談ください。
また、禁煙外来も行っていますので、ご相談ください。
糖尿病とは
糖尿病とは、インスリンというホルモンの効果が不足するために、糖、脂質、タンパク質の代謝系に異常がおこり、血糖値(血液中のブドウ糖の割合)が高くなる病気です。
インスリン効果が不足する原因には、インスリンの分泌そのものが足りない場合とインスリンの効きが悪くなる場合があります。血糖値が高い状態でも軽度であればほとんど自覚症状がないために気が付かないことが多く、健診などで指摘されても症状がないために放置されることが多いです。また、血糖値が著しく高くなると、のどが渇く、尿の量が多くなる、体重が減ってくるなどの症状が出てきます。血糖値が高い状態が長期間続くと血管がぼろぼろになり、眼や腎臓、神経などに糖尿病特有の合併症を起こします。また、動脈硬化症のリスクもあり、心筋梗塞や脳卒中、下肢壊疽などの命にかかわる合併症をも起こします。いずれの合併症も初期の段階では症状がほとんどないために、気が付いた時には進行していて深刻な状態になっていることもあります。
インスリン効果が不足する原因には、インスリンの分泌そのものが足りない場合とインスリンの効きが悪くなる場合があります。血糖値が高い状態でも軽度であればほとんど自覚症状がないために気が付かないことが多く、健診などで指摘されても症状がないために放置されることが多いです。また、血糖値が著しく高くなると、のどが渇く、尿の量が多くなる、体重が減ってくるなどの症状が出てきます。血糖値が高い状態が長期間続くと血管がぼろぼろになり、眼や腎臓、神経などに糖尿病特有の合併症を起こします。また、動脈硬化症のリスクもあり、心筋梗塞や脳卒中、下肢壊疽などの命にかかわる合併症をも起こします。いずれの合併症も初期の段階では症状がほとんどないために、気が付いた時には進行していて深刻な状態になっていることもあります。
糖尿病の種類
糖尿病は大きく分けると2つのタイプに分けられます。
1型糖尿病
・小児や若年層に多いですが、全年齢層で発症します。
・すい臓のインスリンを作る細胞が破壊され、インスリンがほとんど出ない状態で、治療にはインスリン注射が必要となります。
・原因は不明です。
・すい臓のインスリンを作る細胞が破壊され、インスリンがほとんど出ない状態で、治療にはインスリン注射が必要となります。
・原因は不明です。

2型糖尿病
・成人に多いですが、最近は小児でも増加しています。
・日本における糖尿病の90%は、この2型糖尿病が占めています。
・インスリンの分泌そのものが足りない状態と、インスリンの効きが悪くなっている状態が関係して血圧が高くなることで発症します。
・生活習慣病でもありますが、遺伝による要素も強いため、身内に糖尿病患者がいる場合には注意が必要です。
・日本における糖尿病の90%は、この2型糖尿病が占めています。
・インスリンの分泌そのものが足りない状態と、インスリンの効きが悪くなっている状態が関係して血圧が高くなることで発症します。
・生活習慣病でもありますが、遺伝による要素も強いため、身内に糖尿病患者がいる場合には注意が必要です。

糖尿病の治療
血糖値を適正値に保つようコントロールすることが基本となり、以下の3つが主な治療となります。
食事療法
・適正なエネルギー量を栄養をバランスよく摂取することが基本です。
・年代や生活スタイルによって必要なエネルギー量は異なるため、栄養士から指導を受けることが望ましいといえます。
・肥満を伴った2型糖尿病の場合、食事療法だけでも改善する場合があります。
・年代や生活スタイルによって必要なエネルギー量は異なるため、栄養士から指導を受けることが望ましいといえます。
・肥満を伴った2型糖尿病の場合、食事療法だけでも改善する場合があります。

運動療法
・過剰なエネルギーを運動により消費することで、血糖値を下げることができます。
・習慣的に運動することでインスリンが効きやすくなります。無理なく続けられる運動を選びましょう。
・習慣的に運動することでインスリンが効きやすくなります。無理なく続けられる運動を選びましょう。

薬物療法
・血糖値のコントロールが食事療法と運動療法だけではうまくいかない場合、薬物療法を行います。
・飲み薬、インスリン注射などがありますが、症状や合併症の進行状況により治療が異なります。
・飲み薬、インスリン注射などがありますが、症状や合併症の進行状況により治療が異なります。

糖尿病(高血糖状態)を放置すると
糖尿病の初期にははっきりとした自覚症状はありません。しかし、長年にわたり慢性的な高血糖状態を放置すると血管や神経に少しずつ悪い影響を及ぼし、下記のような症状を引き起こします。
目が見えなくなる(糖尿病網膜症)
年間約3,000人が糖尿病により何らかの視覚障害になっており、成人の失明原因の第2位となっています。定期的な眼科での検査が重要となります。
初期は自覚症状が全くないため、眼科に定期的に通院していなければ気づかないため治療が遅れてしまう場合があります。
血液をきれいにする機能が低下する(糖尿病腎症)
日本の透析導入の原因疾患の第1位は糖尿病腎症です。血糖のコントロールが重要ですが、それ以外に高血圧や高脂血症の治療、肥満の改善、禁煙も重要です。早期の治療介入によって進行を遅らせることができます。
足がしびれる、つる(糖尿病神経障害)
痛みや温度といった感覚の低下したり、じんじんするなどの異常知覚、立ちくらみ、ほてり、発汗異常などの症状が現れます
糖尿病神経障害がすすむと、感覚の低下からケガやヤケドの発見が遅れ、放置してしまう危険性があります。また、動脈硬化も足病変の原因の一つです。
高血糖で細菌に対する抵抗力が低下しており、動脈硬化により足の先まで血液が流れにくくなるため傷が治りにくくなります。そのため、放置するとやがて潰瘍から壊疽へ悪化してしまいます。場合によっては足を切断することにもなりかねません。そのため、毎日お風呂の後や、運動のあとなどに、「自分の足を見て、触れて」「足をきれい」に、「つめを切りすぎない」で、「自分にあった靴」で足を守ってあげましょう。当院はフットケア研修資格をもった専任看護士が、足のお手入れの方法や爪の切り方の指導など、フットケアを行なっています。
高血糖で細菌に対する抵抗力が低下しており、動脈硬化により足の先まで血液が流れにくくなるため傷が治りにくくなります。そのため、放置するとやがて潰瘍から壊疽へ悪化してしまいます。場合によっては足を切断することにもなりかねません。そのため、毎日お風呂の後や、運動のあとなどに、「自分の足を見て、触れて」「足をきれい」に、「つめを切りすぎない」で、「自分にあった靴」で足を守ってあげましょう。当院はフットケア研修資格をもった専任看護士が、足のお手入れの方法や爪の切り方の指導など、フットケアを行なっています。

足の血行の流れが悪くなる(糖尿病足病変)
動脈硬化が進行し血管が狭くなったり詰まったりすることで足に血液が流れにくくなる「下肢閉塞性動脈硬化症」を起こし、傷ややけどによる感染が組み合わさると潰瘍や壊疽になることがあります。
動脈硬化性疾患(冠動脈疾患、脳血管障害、末梢動脈疾患)
動脈硬化が進行しやすくなり「心筋梗塞」「脳梗塞」「閉塞性動脈硬化症」などの危険性が高まります。糖尿病の治療だけでなく、動脈硬化の原因となる高血圧や高脂血症の治療と、禁煙への早期対策も必要です。
歯周病
歯周病原細菌の感染による慢性的な炎症性疾患であり、糖尿病と歯周病を同時に患っている場合に歯周病の治療を行うと、血糖値が改善することがあります。
その他
糖尿病は、認知症やがんなどとの関連も認められています。
検査の種類
糖尿病かどうかの検査
・早朝空腹時血糖検査
・75gブドウ糖負荷試験(OGTT)
・随時血糖検査
・グリコヘモグロビン検査(HbA1c)
・75gブドウ糖負荷試験(OGTT)
・随時血糖検査
・グリコヘモグロビン検査(HbA1c)
糖尿病の状態を調べる検査
・採血検査
・グリコヘモグロビン検査(HbA1c)
・C-ペプチド検査
・尿糖検査
・グリコアルブミン検査
・1,5-AG検査
・グリコヘモグロビン検査(HbA1c)
・C-ペプチド検査
・尿糖検査
・グリコアルブミン検査
・1,5-AG検査
糖尿病の合併症を調べる検査
動脈硬化を調べる検査
頸動脈エコー検査、脈波伝播速度(PWV)検査
糖尿病網膜症を調べる検査
眼底検査
糖尿病腎症を調べる検査
尿蛋白検査、微量アルブミン尿検査、血液検査など
糖尿病神経障害を調べる検査
腱反射、知覚検査など
心筋梗塞、狭心症を調べる検査
心電図など
脳血管障害と糖尿病
すべての脳血管障害に糖尿病が関係あります。
以前は脳卒中の原因として脳出血が多かったのですが、最近の傾向では脳梗塞が圧倒的に多く、細い血管が詰まる脳梗塞(ラクナ梗塞)より太い血管(首や脳動脈)が動脈硬化で詰まるタイプの脳梗塞(アテローム硬化性脳梗塞)が増えています。
ラクナ梗塞も、糖尿病でない人に比べて糖尿病の人で発症率が高いです。
以前は脳卒中の原因として脳出血が多かったのですが、最近の傾向では脳梗塞が圧倒的に多く、細い血管が詰まる脳梗塞(ラクナ梗塞)より太い血管(首や脳動脈)が動脈硬化で詰まるタイプの脳梗塞(アテローム硬化性脳梗塞)が増えています。
ラクナ梗塞も、糖尿病でない人に比べて糖尿病の人で発症率が高いです。
5年以上通院する患者は脳血管障害の検査が必要
脳血管性病変の症状がなくても、頸動脈の超音波検査、あるいは脳のMRI・MRAを1回は撮ることも必要です。
糖尿病患者の脳血管障害予防
なるべく早期からの血糖コントロール、そして運動不足や喫煙、大量の飲酒などの生活習慣を改善すると同時に、高血圧・脂質異常症の治療もしっかり行う必要があります。血糖だけでなく血圧管理も脂質管理も重要です。血圧手帳などを利用して、血圧管理を行いましょう。
糖尿病と認知症
糖尿病は認知症のリスクであることがわかってきています。多少でも認知症が疑われる方はご相談ください。認知機能の検査に加え、MRI検査で海馬が縮小しているか評価ができます。
糖尿病が軽症だと脳血管障害も予後が良い
糖尿病がわかって間がない早期に、しっかり糖尿病のコントロールを行うことが脳血管障害の発症と予後に期待できます。糖尿病と言われてまだ間もないし、症状もないし大丈夫だと思って、治療していないと気が付かない間に脳梗塞の危険性が高くなります。
糖尿病といわれて5年以上経過しているけど、今までMRIや頸動脈の超音波検査をしてない方はご相談ください。
当クリニックの糖尿病内科では、三大合併症の検査だけでなく、脳神経外科と連携して全身の動脈硬化症の検査を行うことができます。
〈脳神経外科〉
担当医師:脳神経外科専門医 柿野 俊介
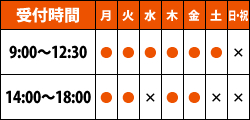
〈糖尿病内科・内科〉
担当医師:糖尿病専門医 柿野 聡美
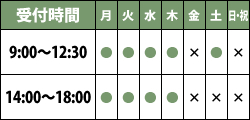
〈受付時間〉
| 午前 |
初診 12:00まで 再診 12:15まで |
|---|---|
| 午後 (土は午前のみ) |
初診 17:00まで 再診 17:30まで |
日曜・祝日・土曜午後









